Во внутриглазных инъекциях могут нуждаться пациенты с отеком желтого пятна (макулы) или с неоваскуляризацией, обусловленной влажной формой возрастной макулярной дегенерации, сахарным диабетом, тромбозом вены сетчатки или некоторыми другими глазными заболеваниями.
В ходе процедуры внутриглазной инъекции в глаз водят лекарство, которое действует против отека и образования новых кровеносных сосудов, уменьшая в глазах количество веществ, вызывающих вышеупомянутые изменения.
Часто требуется повторное проведение внутриглазной инъекции, поскольку после прекращения действия лекарства макулярный отек и неоваскуляризация возобновляются и зрение ухудшается. Мониторинг наличия отека можно проводить с помощью исследования OCT (оптическая когерентная томография). Сетчатка глаза фотографируется послойно, что позволяет очень точно оценить состояние сетчатки и наличие отека. Проведение исследования занимает примерно 5 минут и не требует какой-либо предварительной подготовки пациента.
В зависимости от глазного заболевания, вызвавшего снижение зрения, в качестве лекарства для внутриглазных инъекций применяют анти-VEGF лекарства (лекарства против фактора роста эндотелия (внутренней стенки) кровеносных сосудов) или синтетические кортикостероидные препараты. Изредка требуется применение комбинации обоих лекарств.
Озурдекс, Ozurdex. Процедура инъекции в стекловидное тело.
Во всех проведенных исследованиях анти-VEGF лекарство продемонстрировало свою эффективность. Для лечения можно использовать несколько схожих препаратов.
Луцентис (Lucentis) – зарегистрированное глазное лекарство. Действующим веществом луцентиса является ранибицумаб, который представляет собой фрагмент гуманизированного рекомбинантного моноклонального антитела (определенный белок), который направлен против человеческого фактора роста васкулярного эндотелия (VEGF). Уровень VEGF у пациентов с вышеназванными заболеваниями высок. Блокирование фактора уменьшает рост новых сосудов и снижает макулярный отек.
Авастин (Avastin), действующее вещество которого бевацизумаб также является моноклональным антителом (определенный белок), который узнает имеющуюся в отдельных клетках или в крови специфическую структуру (антиген) и связывается с ним. Бевацизумаб связывается с фактором роста васкулярного эндотелия (VEGF). VEGF имеющийся в кровообращении фактор, который способствует росту кровеносных сосудов. Связываясь с VEGF, авастин блокирует действие фактора и тормозит рост новых кровеносных сосудов (неоваскуляризацию).
На данный момент авастин в Эстонии в качестве глазного лекарства не зарегистрирован. Однако лекарство применяется уже более 7 лет, и результаты лечения во всех проведенных исследованиях хорошие. Лекарство применяется в виде т.н. препарата «off label» – это означает, что лекарство в медицине применяется, но в качестве глазного лекарства препарат не зарегистрирован. Также доказаны эффективность и достаточная безопасность лекарства. Лекарство можно использовать, если пациент об этом предварительно проинформирован и дал свое согласие на применение лекарства.
Интравитреальные инъекции – (Anti VEGF, Eyelia, Lucentis). Зачем, почему, как?
Эйлеа (Eylea) – зарегистрированное глазное лекарство, действующее вещество которого, афлиберцепт, является рекомбинантным слитым белком, который связывается с фактором роста эндотелия кровеносных сосудов (VEGF) и с плацентарным фактором роста (PIGF). В результате этого в глазу затормаживается процесс неоваскуляризации, и отек желтого пятна (макулы) уменьшается.
Из синтетических кортикостероидов для внутриглазных инъекций применяются озурдекс (Ozurdex) и кеналог (Kenalog).
Кеналог, действующее вещество которого триамцинолон – синтетический кортикостероид, обладающий сильным противовоспалительным действием. В незначительной степени лекарство также обладает анти-VEGF действием. Применяются растворы различной силы. Применяют, в основном, в случае обширного макулярного отека.
Триамцинолон может вызывать повышение внутриглазного давления и развитие катаракты. Обычно для нормализации внутриглазного давления достаточно применения глазных капель, снижающих внутриглазное давление. Кеналог не зарегистрирован в качестве глазного лекарства. Во всех проведенных исследованиях действие лекарства было эффективным.
Озурдекс, действующее вещество которого, дексаметазон, – синтетический кортикостероид, обладающий сильным противовоспалительным действием и в незначительной мере также анти-VEGF действием. Озурдекс – зарегистрированное глазное лекарство, которое применяют, главным образом, для снижения макулярного отека, обусловленного венозным тромбозом, и макулярного отека, вызванного внутриглазным воспалением. Последние исследования показывают, что лекарство можно успешно применять и в лечении макулярного отека, вызванного сахарным диабетом. Побочные действия лекарства: повышение внутриглазного давления и развитие катаракты, однако эти побочные действия менее выражены, чем в случае применения кеналога.
Процедура внутриглазных инъекций проводится глазным врачом в стерильных условиях операционной комнаты амбулаторно, стационарное лечение для этого не требуется. Зрачок расширяют с помощью соответствующих глазных капель, действие которых наступает в течение 20-30 минут. Сама процедура безболезненна, для обезболивания глаза применяют обезболивающие глазные капли.
Необходимое количество лекарства вводится через сверхтонкую иглу шприца вовнутрь глаза в полость стекловидного тела. Сразу после инъекции в глаз закапывают глазные капли с антибактериальным действием. Дома нужно в течение недели применять противовоспалительные глазные капли. После процедуры Ваша острота зрения нарушена на срок до 12 часов.
После внутриглазной инъекции может появиться незначительное покраснение и раздражение глаза. Все эти симптомы пройдут в течение нескольких дней. Часто перед глазами могут возникать черные пятна и точки. Это обусловлено помутнением стекловидного тела и не опасно.
Еще возможны следующие сопутствующие инъекциям осложнения:
- сильное воспаление глаза (эндофтальмит)
- разрыв и отслоение сетчатки
- кровоизлияние в стекловидное тело глаза
- механическое повреждение хрусталика
- повышение внутриглазного давления
Эти осложнения нужно лечить с помощью дополнительных процедур и операций. Если глаз начнет болеть, или зрение начнет резко ухудшаться, необходимо немедленно обратиться к глазному врачу.
Источник: www.silmalaser.ee
Интравитреальное введение ANTI VEGF препаратов
Заболевания, поражающие световоспринимающую оболочку глаза – сетчатку, особенно ее центральные отделы, являются одними из самых тяжелых, трудноизлечимых, нередко приводящих к стойкому слабовидению или слепоте. Ряд поражений сетчатки, в частности, дистрофические, сосудистые, воспалительные отеки, кровоизлияния различного генеза, возникают вследствие роста, внедрения в ткань сетчатки и за ее пределы новообразованных сосудов (или процесса неоваскуляризации). С такими патологическими процессами позволяет эффективно бороться интравитреальное введение ANTI VEGF препаратов, предлагаемое клиникой «ОкоМед».
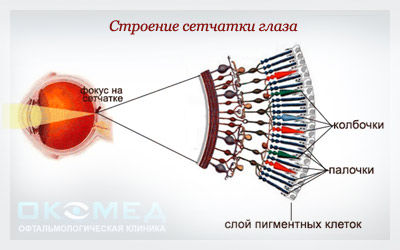
Патологическое образование сосудов
Неоваскуляризация не поражает «здоровый» глаз. Основными условиями роста новообразованных сосудов являются заболевания, приводящие к ишемии (или неудовлетворительному кислородному снабжению) сетчатки, например, диабет, нарушения кровообращения, а также ряд ее дистрофических заболеваний.
Стенка новообразованного сосуда отличается по своему строению от таковой нормального, собственного, сосуда сетчатки. Она несостоятельна, слишком хрупкая, легко проницаема для жидкой фракции крови. Следствием патологической проницаемости новообразованных сосудов могут быть отеки, кровоизлияния, приводящие к стойкому снижению зрения вплоть до слепоты.
До внедрения в широкую клиническую практику препаратов, целенаправленно влияющих на процесс неоваскуляризации, подавляющих и, нередко останавливающих рост патологических сосудов, лечение больных сводилось лишь к попытке уменьшения отека и рассасывания кровоизлияний. Подобные «традиционные» методики только временно повышали зрительные функции. Из-за прогрессирующего, активного, роста и распространения новообразованных сосудов по глазному дну и за его пределы у больных не прекращались кровоизлияния, периодически нарастали отеки в центральной зоне, что не только приводило к стойкому слабовидению, но иногда провоцировало развитие наиболее тяжелой формы глаукомы – вторичной неоваскулярной глаукомы, сопровождающейся упорными болями и практически не поддающейся какой-либо терапии.
Таким образом, чтобы уменьшить или добиться полного рассасывания отека сетчатки и кровоизлияний, обеспечить стабильное повышение остроты зрения, необходимо воздействовать непосредственно на процесс неоваскуляризации, создать условия зарастания существующих новообразованных сосудов и предупредить рост новых их ветвей.
Одним из современных, «революционных», методов лечения заболеваний глаза, сопровождающихся развитием неоваскуляризации, стало создание и введение в широкую клиническую практику ANTI VEGF препаратов.
Что такое VEGF?
Сосудистый фактор роста эндотелия (англ. vascular endothelial growth factor, сокр. VEGF) специалисты относят к важнейшему звену патологического процесса образования и роста новообразованных сосудов. Термин VEGF стал широко употребляться в научных кругах с середины 80-х годов прошлого века, когда было установлено, что сосудистый фактор роста эндотелия способствует увеличению проницаемости опухолевой ткани. VEGF имеет схожие признаки с фактором роста тромбоцитов и относится к числу гомодимерных гликопротеинов.
VEGF так или иначе принимает участие в различных биологических процессах:
- эмбриогенезе;
- репродуктивных процессах в женском организме;
- раннем постнатальном развитии сосудов;
- заживлении ран;
- онкогенезе;
- ишемии;
- диабетической ретинопатии.
У взрослых людей VEGFзадействован на различных уровнях, например, он повышает жизнестойкость эндотелиальных клеток, повышает проницаемость кровеносных сосудов, регулирует деятельность гладкомышечной ткани и т.д.
При патологических состояниях, когда живая ткань или орган испытывают недостаток кровоснабжения (а значит, дефицит кислорода и питательных веществ), факторы роста вырабатываются интенсивно с целью повышения проницаемости сосудистых стенок и роста новообразованных сосудов.
Для того, чтобы прервать данный патологический процесс, необходимо запустить каскад реакций зарастания неполноценных сосудов и предупредить появление новых. Решить эту задачу позволяет применение ANTI VEGF препаратов, которые блокируют специфические рецепторы, чувствительные к фактору роста эндотелия сосудов. При воздействии подобных лекарственных веществ новообразованные сосуды зарастают, при этом не повреждаются и сохраняют свою функцию собственные сосуды сетчатки.
Применение ANTI VEGF препаратов в лечении заболеваний сетчатки
Основными препаратами, разрешенными к применению при лечении заболеваний сетчатки, являются Луцентис (Ranibizumabum) и Айлия (Aflibercept).
Указанные препараты вводятся пациенту непосредственно в стекловидное тело (интравитреальные инъекции). Такие инъекции приравниваются к витреоретинальным хирургическим вмешательствам и должны выполняться высококвалифицированным офтальмохирургом, специализирующимся на лечении болезней сетчатки и стекловидного тела.
В клинике «ОкоМед» осуществляется интравитреальное введение ANTI VEGF препаратов.
Необходимым условием подобной процедуры является создание стерильных условий, поэтому интравитреальное введение проводится в операционной. Для анестезии достаточна инстилляция соответствующих глазных капель. Обработка кожных покровов вокруг глаза и промывание антисептичесим препаратом конъюнктивальной полости не отличается от таковой при выполнении любой глазной операции. После установки векорасширителя и маркировки места будущей инъекции лекарственный препарат вводится в стекловидное тело. Процедура выполняется при помощи операционного микроскопа, что позволяет полностью контролировать ход инъекционной иглы и предотвратить повреждения хрусталика и других внутренних структур глаза.
Важное значение имеет осмотр на первые сутки после введения препарата, а также динамическое наблюдение больных. Основной целью полеоперационного осмотра является контроль внутриглазного давления. Последующие обследования назначаются хирургом индивидуально для каждого пациента. В ходе динамического наблюдения учитываются изменения зрительных функций, прицельно — остроты зрения, а также сравнительные данные дополнительных обследований – оптической когерентной томографии, флюоресцентной ангиографии сетчатки. Кроме того, во время плановых осмотров специалист контролирует соблюдение больным врачебных рекомендаций.
Источник: okomed.ru
Рискованная офтальмология
ЧП в институте глазных болезней им. Гельмгольца, где после укола Авастина ослепли 11 человек, можно было бы избежать, если бы в Минздраве не отмахивались от обращений экспертов о недопустимости использования препарата в офтальмологии. О случаях тяжелых осложнений при применении Авастина по незарегистрированным показаниям сообщал в Росздравнадзор и его производитель.
Фото: elizaspeaks.wordpress.com /
ЧП в НИИ глазных болезней им. Гельмгольца, где после укола Авастина ослепли 11 человек, можно было бы избежать, если бы в Минздраве не отмахивались от обращений медиков и правозащитников о недопустимости использования препарата в офтальмологии. О случаях тяжелых осложнений при применении Авастина по незарегистрированным показаниям еще пять лет назад сообщал в Росздравнадзор и его производитель.
Роковой укол
На прошлой неделе стало известно о ЧП в крупнейшей офтальмологической клинике страны – НИИ глазных болезней имени Гельмгольца: 11 пациентов потеряли зрение после сделанных им 26 сентября инъекций препарата Авастин. Уже к вечеру они ощутили жжение и сильную боль в глазах, но, поскольку проходили лечение амбулаторно, то смогли обратиться за помощью лишь спустя сутки после злополучного укола. На сегодняшний день все пострадавшие прооперированы.
«Прооперированы все, уже бегают по коридору, там уже хорошая динамика», – заявила представительница пресс-службы института. По ее словам, кому-то из пострадавших инъекцию Авастина делали в первый раз, кому-то в четвертый, шестой или восьмой. И те пациенты, которым инъекции были сделаны уже не в первый раз, сразу поняли, что «что-то не то». Пациент, которому укол сделали впервые, «ждал до 28-го, так как думал, что так и должно быть».
«Случай для нас неординарный, в нашей клинике такого не случалось, поэтому, естественно, мы должны понять всю цепочку, весь механизм. Сейчас мы это тщательнейшим образом проверяем, изучаем», – сообщила главный врач клиники Марина Харлампиди. По ее словам, виной мог стать некачественный препарат, поскольку «остальной расходный материал, который используется при введении, это все абсолютно одноразовое, абсолютно стерильное».
Производитель предупреждал
Авастин производит компания Рош, которая сразу же выступила с официальным заявлением, суть которого сводится к тому, что оригинальный препарат Авастин не зарегистрирован для применения в офтальмологии. И в инструкции по применению имеется предупреждение о том, что препарат не предназначен для интравитреального (внутриглазного) введения.
«Компания Рош неоднократно информировала Федеральную службу по надзору в сфере здравоохранения и федерального развития о случаях развития тяжелых поражений органов зрения, развившихся при применении Авастина по незарегистрированным показаниям, которые были отмечены у пациентов в различных странах мира, –говорится в заявлении. – В 2011 компанией были разосланы информационные письма для врачей о недопустимости применения препарата Авастин по незарегистрированным показаниям в офтальмологии. Данная информация публиковалась на официальном сайте Росздравнадзора».
«Бизнес-конструкция»
В России Авастин зарегистрирован с 2005 года, как средство для лечения метастатического колоректального рака. Он относится к группе так называемых VGF-факторов, действие которых направлено на торможение роста сосудов в опухоли, а значит и на блокирование разрастания самой опухоли. Выпускается препарат в двух формах – ампулы по 4 мл и 16 мл для внутривенного введения.
Между тем, как рассказал на условиях анонимности один из ведущих офтальмологов страны, в офтальмологии существует ряд заболеваний, при которых также образуются новые сосуды, и вслед за ними начинает развиваться, снижая зрение, соединительная ткань. «Поэтому и появилась задумка использовать Авастин для торможения роста этих сосудов, – рассказал собеседник «МедНовостей». – В эксперименте препарат показал свою эффективность и возник вопрос о создании его глазной формы. Производитель оригинального препарата не захотел этого делать, и такую форму – препарат для внутриглазного введения Луцентис – выпустила другая фирма. Он немного отличается по химическому составу и выпускается в одноразовых шприцах в дозировке 0,2 мл. После того, как делается укол одному человеку в один глаз, шприц выбрасывается».
По словам эксперта, в институте Гельмгольца, скорее всего, произошло следующее. Для инъекций использовали флакон Авастина емкостью 4 мл, в котором, фактически, находилось 20 глазных доз. И из этого флакона получил свою инъекцию каждый из 11 пострадавших пациентов. При этом, чтобы набрать необходимые 0,2 мл, во флакон каждый раз вновь заходили иглой, в какой-то момент занеся в него инфекцию. «По всем санитарным нормам любой флакон, в который входят один раз, следует выбрасывать, иначе нарушается стерильность, – рассказал эксперт. – Таким образом, налицо два нарушения: использовался препарат не пригодный для внутриглазного введения, и осуществлялся многократный забор из одного флакона».
Суд по всему, решающую роль здесь сыграла цена вопроса. Флакон Луцентиса стоит 45 тыс. рублей, флакон Авастина 20 тыс. рублей. По словам офтальмолога, в институте за каждую инъекцию брали 10 тыс. рублей, получая баснословную прибыль. «Говорят, что врачи идут навстречу больным, у которых нет денег на дорогой Луцентис, но тогда для того, чтобы окупить Авастин, достаточно войти во флакон два раза, и после этого его надо выбросить, – считает эксперт. – И тогда даже если бы не дай бог попался некачественный препарат, это коснулось бы одного-двух, но никак не десяти пациентов. Но когда люди начинают выжимать максимум, это уже не «гуманность», а бизнес-конструкция, которая рано или поздно должна выстрелить».
«Вернуть зрение уже невозможно»
При инфицировании глаза развивается воспаление его внутреннего содержимого – эндофтальмит. «Это происходит при прорыве инфекции внутрь глаза, например, при травме, прободной язве роговицы, осложненной операции, и во всех случаях это оканчивается печально, – говорит эксперт. – Дело в том, что основным фактором защиты является кровь, моментально доставляющая к пострадавшему органу антитела и лейкоциты. А внутри глаза сосудов нет, а значит, нет никакой защиты от микроорганизмов, которые размножаются в нем, как в естественном термостате. Защитой для глаза являются его оболочки, но во время инъекции игла прокалывает эти оболочки, попадая в незащищенное пространство. И если во время укола занести инфекцию, в 99,9% случаев это заканчивается слепотой, а в худшем случае – даже потерей глаза».
По мнению эксперта, перспективы у пострадавших пациентов – плачевные. В лучшем случае удастся «вытащить» 1-2% остаточного зрения. Патологический процесс развивается очень быстро, при этом, было потеряно драгоценное время. «При развитии инфекции все решают часы, но если люди ушли домой и обращались за помощью по мере развития процесса, то, судя по всему, в очень поздних стадиях, – объясняет офтальмолог. – И теперь шансов практически нет никаких. У них может быть легкое светоощущение, но предметного зрения нет».
По словам эксперта, пикантность ситуации заключается в том, что руководитель института им. Гельмгольца является главным офтальмологом страны, который не только должен требовать от других клиник соблюдения правил, но и быть для них образцом. Что же касается «героических усилий» врачей по спасению зрения пострадавших пациентов, то это, скорее, имитация деятельности. «Ничего другого просто не остается, – говорит он. – Если сейчас признаться, что все бесполезно, это же вообще будет катастрофа. Поэтому и пытаются растянуть ситуацию, с тем, чтобы она постепенно угасла».
Слепота Минздрава
Такой же имитацией деятельности, похоже, занимается сейчас и Минздрав. «Для начала надо разобраться, что там произошло и по какой причине, и действительно ли все так… Посмотрим, пока информация – она очень неоднозначная пришла, есть разные данные», – прокомментировала ЧП министр Вероника Скворцова. Разбираться поручено Росздравнадзору, который, по словам президента Лиги пациентов Александра Саверского, не выполняет своих прямых функций.
«Пять лет назад я направил в Росздравнадзор и Минздравсоцразвития письма о том, что необходимо прекратить практику применения препаратов офф-лейбл, то есть за пределами показаний, имеющихся в инструкции, – рассказал эксперт. – Среди шести таких препаратов был и Авастин. Ну не проходил он клинических исследований в офтальмологии, и в инструкции нет этих показаний. Но его колют в глаза даже новорожденным! Знаете, что мне ответили на мое обращение? – Ну и что? Весь мир так живет. 20% всех лекарств в России применяется за пределами инструкции!»
По мнению Саверского, пострадавших от Авастина пациентов в стране гораздо больше: «просто этих не успели поймать, и информация утекла». Эксперт рассказал, что пять лет назад, когда он впервые обратился по этому вопросу в Минздрав, Авастин закупали на госторгах. «Понимаете? Глазной институт покупает за государственный счет в приличных объемах лекарство для лечения рака кишечника.
Зачем? Ведь понятно, что не для лечения рака. Но всем наплевать. И сейчас ничего не будет – скандалы никому не нужны, а ведь все это – чистая уголовка».
Источник: medportal.ru