Что надо знать о реанимации и состоянии человека в терминальной стадии болезни, чтобы принять правильное решение в конце жизни близкого
Реанимация. Может ли она помочь?
Что надо знать о реанимации и состоянии человека в терминальной стадии болезни, чтобы принять правильное решение в конце жизни близкого
Это фрагмент из книги «Рядом с тяжелобольным. Паллиативная помощь на дому» , изданной Благотворительным фондом помощи хосписам «Вера». Он — о непростом решении отказаться от реанимации для умирающего человека или, напротив, поддерживать жизнь до самого конца, невзирая на ее качество.
Перед тяжелобольным человеком и его близкими снова и снова будет вставать вопрос о реанимации. Трудно дышать, все болит, падает давление — может быть, в реанимации будет легче?
Мы считаем, что решение о реанимации лучше принять заранее, до наступления критического состояния. В момент кризиса страх перед ситуацией мешает действовать взвешенно и обдуманно.
Реанимация необходима, когда у пациента с относительно благоприятным прогнозом жизни, возникло резкое ухудшение состояния, не связанное с его основным заболеванием. Но когда человек долго болеет (онкологическим заболеванием или другой тяжелой болезнью), все его органы истощены — состояние ухудшается системно и неотвратимо. Нельзя повернуть эти перемены вспять путем проведения реанимационных действий. Часто мы слышим, что умирающего человека отказались госпитализировать в отделение интенсивной терапии, потому что врачи жестокие, не захотели связываться, потому что это невыгодно…
Без лица: медсестра реанимации рассказывает правду о работе
На самом деле отказы в реанимации для паллиативных больных связаны с тем, что не существует таких медицинских мероприятий, которые могли бы восстановить здоровье человека, привести его в чувство. В терминальной фазе ( последние дни и часы жизни ) реанимационные мероприятия становятся уже невозможными или ненужными. В реанимации больному могут дать большую дозу седативных (снотворных) препаратов. Седация не является обезболиванием, она не может снять боль или облегчить состояние, она может только притупить реакции, то есть лишить человека возможности сигнализировать о своей боли. Сама боль никуда не уходит.
Что делать с болью? Врачи могут прописать правильную схему обезболивания, но без помощи ухаживающих их старания будут малоэффективны. Поэтому мы хотим рассказать вам о видах боли и методах борьбы с ней.
В отделении интенсивной терапии больного могут подключить к аппарату искусственной вентиляции легких ( ИВЛ ). Но в последние дни и часы жизни это не будет облегчением, потому что больной бесконечно истощен, его организм бессилен, другие органы работают с большим трудом. Искусственное дыхание становится мукой для всего организма. ИВЛ — это прикованность к койке и аппарату, это трубка в горле и привязанные руки, невозможность нормально принимать пищу и пить. На ИВЛ человек страдает уже не от одышки, а от многих других факторов.
У телевизора проблемы с eARC и VRR? Виноват HDMI 2.1, Mediatek, FOMO (перевод) | ABOUT TECH
Такие же проблемы возникают и при попытке улучшить работу сердечной деятельности. Когда сердце и организм истощены, «завести» сердечную деятельность механически можно лишь на несколько часов или дней. И это время больной проведет в очень тяжелом общем состоянии.
В какой-то момент болезнь так сильно овладевает организмом человека, что справиться с этим, даже в отделении реанимации, врачи не в силах.
Изменить количество дней, оставшихся человеку, медицина на этом этапе не в состоянии. Для пациента становится гораздо важнее не лечение, а покой и поддержка близких. В реанимации у пациентов такой возможности часто нет.
По закону (ст. 14 и 79 Федерального закона «Об основах охраны здоровья граждан в Российской Федерации») в реанимацию должны допускать родственников , но порядок таких посещений (в том числе график) устанавливается органом исполнительной власти региона. В Москве принят приказ Департамента здравоохранения г. Москвы от 29.06.2018 № 451 «Об организации посещений пациентов, находящихся в отделении реанимации и интенсивной терапии», устанавливающий круглосуточный допуск родственников пациентов в реанимацию, но подобные приказы есть не во всех субъектах РФ и нередки случаи, когда близким отказывают в посещении.
В хосписе в последние часы жизни у близких есть возможность просто побыть рядом, подержать уходящего человека за руку. Эти последние часы жизни, проведенные вместе, для пациента и его семьи важнее, чем несколько одиноких дней жизни в реанимации.
Уход за человеком в конце жизни Как лучше понять своего близкого и его потребности в последние дни и часы жизни
ОБРАТИТЕ ВНИМАНИЕ!
Согласно законодательству РФ, врач имеет право не проводить реанимационные действия «при состоянии клинической смерти человека (остановке жизненно важных функций организма [кровообращения и дыхания] потенциально обратимого характера на фоне отсутствия признаков смерти мозга) на фоне прогрессирования достоверно установленных неизлечимых заболеваний или неизлечимых последствий острой травмы, несовместимых с жизнью». «Достоверно установленных» значит — подтвержденных заключением консилиума врачей.
Если вы хотите проконсультироваться по поводу получения паллиативной помощи, не знаете, какое решение принять и куда обратиться в связи с состоянием близкого человека, позвоните на Горячую линию помощи неизлечимо больным людям: 8 (800) 700-84-36 (круглосуточно, бесплатно).
Также вам может быть интересна наша инструкция по доступу в реанимацию к пациенту старше 18 лет, а также к ребенку .
А подробную статью о правах пациента и его законного представителя — в том числе о праве отказаться от реанимации, праве знать свой диагноз, иметь доступ к медицинской документации — читайте по ссылке .
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
Использовано стоковое изображение от Depositphotos.
Источник: pro-palliativ.ru
Между благодарностью и стыдом: как лежат в российских реанимациях
Почему в реанимации нужно лежать без одежды? Почему нельзя брать телефон? Почему пациенту предлагают пользоваться судном, даже если он в состоянии дойти до туалета? И где грань между медицинской необходимостью и унижением больного?
Лечить, а не расшаркиваться?
Пост учредителя благотворительного фонда помощи хосписам «Вера» Нюты Федермессер напомнил многим об унижении и стыде, которые им пришлось пережить в российских больницах. Однако кому-то вопрос о бытовых удобствах и этичном обращении в реанимации кажется праздным: «Здесь спасают жизни, какие могут быть нежности?», «Мне не надо, чтоб передо мной расшаркивались, мне нужно, чтоб меня лечили!», «Зачем туалет в реанимации, когда у пациента нет сил встать?»
Между тем, в реанимации тяжело не только физически: там страдает и психика. В медицинской литературе можно встретить упоминание так называемого постреанимационного синдрома (Post-intensive care syndrome (PICS)), который развивается после пребывания в отделении интенсивной терапии и реанимации (ОРИТ). Чаще всего это апатия, депрессия, посттравматическое стрессовое расстройство, тревожность, проблемы с концентрацией внимания, бессонница, слабость и прочее. Причем постреанимационный синдром развивается и у родных пациентов, которые ухаживали за ними.
Стресс, который в условиях реанимации испытывает пациент, может ухудшать его состояние. Если персонал ведет себя грубо, это усугубляет ситуацию, и такая проблема есть не только в России: опрос в США показал, что около 20% пациентов ОРИТ подверглись неуважительному обращению, которое специалисты одной из Бостонских клиник приравнивают по негативному эффекту к врачебной ошибке.
Уважительное обращение с пациентом, напротив, уменьшает риск развития постреанимационного синдрома. Пациенты, которые были удовлетворены общением с персоналом, потом более охотно и своевременно обращались за медицинской помощью, в том числе профилактической.
«Я более 10 лет работала в отделениях реанимации и считала, что здесь не до дискуссий об этических вопросах, — признается врач-анестезиолог-реаниматолог, психолог Варвара Брусницына, эксперт учебного отдела ГБУЗ «Московский многопрофильный центр паллиативной помощи» ДЗМ. — В реанимации всегда очень много работы, врачам некогда… Я изменила свое мнение после того, как побывала в реанимации в качестве пациента. Все лежали без одежды и в одном боксе, мужчины и женщины. Я помню, мне было холодно, я лежала в оцепенении и испытывала жуткий стыд. Это было ужасно!»
От чего зависят правила, установленные в ОРИТ?
«Реанимация реанимации рознь, — поясняет Брусницына. — Есть реанимация с так называемым противошоковым залом. В такую палату попадают пациенты в критическом, шоковом, нестабильном состоянии: например, людей после серьезных ДТП с тяжелыми сочетанными травмами, после удара электротоком, пациентов с острой сердечной недостаточностью, тяжелым отравлением, большой кровопотерей, сепсисом и т.д. А есть послеоперационные хирургические, кардиологические реанимации: туда попадают пациенты после любой операции, которая требует дальнейшего наблюдения — кесарева сечения, операции на сердце, удаления аппендикса и т.п. Таких пациентов, как правило, будят сразу после наркоза и наблюдают какое-то время.
«Вот в таких отделениях, в первую очередь, и нужны изменения этического плана, — считает Варвара Брусницына. — Если человек в сознании и может вставать, ходить в судно для него — абсурд. Если он в сознании, находиться в боксе с пациентами противоположного пола без ширмы — однозначно неправильно».
Лежать голым, снять крестик и обручальное кольцо, — а зачем?
Чтобы понять, что можно менять, а что нет, надо знать, для чего в реанимации установлены те или иные правила.
Пациент поступает в палату полностью раздетым не потому, что кто-то хочет его унизить, а потому, что в экстренной ситуации врачам нужен свободный доступ к телу. «В нетяжелых случаях человек может лежать и в специальной пижаме, которая завязывается или застегивается на молнии, обеспечивая доступ к телу, — объясняет врач-хирург Анна Ермолова (имя изменено). — Но если пациент тяжелый или вдруг ухудшится, на то, чтобы расстегнуть или развязать одежду, уйдут драгоценные секунды. Кроме того, в реанимации надо видеть кожу пациента: синяки, сыпь и т.д.»
Пациента в ОРИТ обычно накрывают стерильной простыней: здесь стараются не использовать шерстяные, пуховые одеяла, т.к. это источник инфекции. Многое зависит от конкретной больницы: где-то пациента укроют и одеялом, если ему холодно, где-то в наличии только простыня.
Иногда все оказывается лучше, чем ожидалось. Вот как описывает свой опыт плановой операции Инна М. (имя изменено), пациентка одной из московских госбольниц: «За 10 минут до операции в палату зашла сестра с белым пакетиком в руках:
– Наденьте это, пожалуйста!
– А это что, – уточняю.
Потом она раскрыла надо мной голубую простыню, и в таком почти древнеримском достоинстве я легла на каталки. Сверху – одеяло. В операционную ехали без пересадок, а там уже, накрыв меня стерильной простыней, стянули все нестерильное. Трусы оставили, в них и оперировали, между прочим, под музыку Баха. Обратно меня вернули в том же самом виде, что и забрали.
Так что обнажаться не пришлось».
Кольца в ОРИТ снимают или просят снять, потому что пальцы могут отекать. Да и само наличие металла может быть опасным. «В реанимации с пациентов весь металл снимают, — рассказывает Ермолова. — Если потребуется дефибриллятор (а это ток), это чревато электротравмой. Деревянный крестик оставить можно, но не на груди: это тоже может мешать реанимации». В противошоковой палате очевидно, что так и должно быть. Но и в палате пробуждения (после наркоза), в «обычной» реанимации никто не гарантирует, что состояние пациента резко не ухудшится.
Телефоны, ценные вещи забирают, они хранятся в сейфе. Что и понятно: сохраннее будут. Но если пациент пришел в себя и хочет позвонить родным? Тут все зависит от персонала больницы. Во многих случаях позволяют и позвонить, и даже увидеться: доступ родственников в реанимацию стал возможен, точнее, «легализован», в России 5 лет назад.
Для врача-хирурга Анны Ермоловой, которая лежала в ОРИТ после операции, на первом месте было участливое отношение персонала, а не бытовые удобства: «Состояние такое, что мне было все равно — какой туалет, еда, кто рядом лежит, — вспоминает она. — Кольца сняла сама, крестик переодела на ногу. Туалет — на судно. Мне было вполне комфортно, ведь меня укутывали, говорили, какая я молодец, и дали позвонить родным!»
Что касается туалета: в отделении он действительно зачастую предусмотрен только для сотрудников, ведь пациенты не в том состоянии, чтобы куда-то пойти. Когда человек окрепнет, его переведут в другое отделение, где есть все удобства. Но бывает, что он приходит в себя и уже в состоянии хотя бы с чужой помощью встать. Кресла-туалет и ширма могли бы быть выходом. Но в стандартное оснащение ОРИТ они, увы, не входят, и тут все зависит от доброй воли персонала и бюджета больницы.
То же касается и ширм или перегородок: «У одних больниц деньги на это есть, у других нет», — рассказывает Варвара Брусницына. К тому же, многие отделения реанимации переоборудованы из других отделений, а больничные корпуса зачастую давно: поток пациентов увеличился, а помещения все те же — места не хватает. Помимо кроватей в палате реанимации и интенсивной терапии нужно разместить массу оборудования: аппарат искусственной вентиляции легких, мониторы, насосы для интубации трахеи и для зондового питания, дефибриллятор, электрокардиограф, портативные аппараты УЗИ и рентген, электроэнцефалограф, аппарат для пневмокомпрессорной профилактики и т.д.
С точки зрения срочной помощи ширмы… только мешают. Но появятся они или нет — во многом зависит от позиции руководства больницы, неравнодушия сотрудников.
Зачем привязывать больного?
От оснащения больницы, как ни странно, может зависеть вопрос — привязывать ли пациента, который находится в сильном возбуждении, или нет. От такого состояния никто не застрахован: психомоторное возбуждение, как объясняет врач-реаниматолог Варвара Брусницына, может возникнуть при любой интоксикации. Даже при инсульте происходит своего рода интоксикация — ишемизированными участками мозга.
«Есть мягкие вязки — их как раз используют за границей — они изготовлены из специального фиксирующего материала, который стоит дорого. Не каждая больница может себе позволить, — объясняет Варвара Брусницына. — Другой вариант — седатировать пациента, по-простому говоря, успокоить медикаментозно. Для этого нужны качественные и безопасные седативные препараты. В больнице им.Юдина в Москве, где я работала, они были, поэтому мы не фиксировали таких больных, а седатировали. Но в таком случае за пациентами нужно постоянно наблюдать и грамотно подбирать препараты, а они, опять же, дорогие и есть не везде».
Врач рассказывает, что в самих вязках нет ничего плохого, если они используются при необходимости, например, до того, как подействует медикаментозная седация. Часто фиксируют пожилых людей после операции, потому что, приходя в себя, они могут попытаться встать и уйти, либо упасть и сломать себе что-нибудь.
«Фиксирование пациента в состоянии возбуждения делается для его безопасности. Когда же адекватного пациента привязывают «на всякий случай», потому что персонал решил пойти пообедать, и в блоке никого нет — это уму непостижимо! Такого не должно быть нигде и никогда», — говорит врач-реаниматолог.
Зачем защищать человеческое достоинство в ОРИТ?
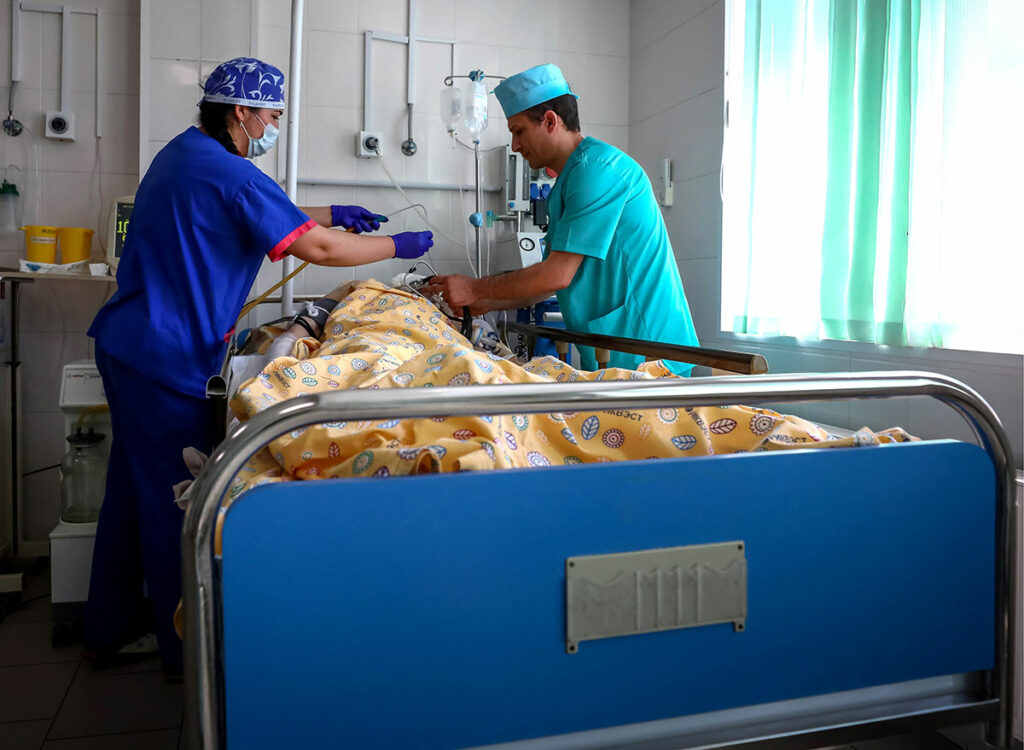
Здравоохранение постепенно движется от отношения к пациенту как к «сломавшемуся механизму» к модели партнерских отношений, где больного воспринимают как личность. На Западе такая модель медицинской коммуникации начала развиваться еще в 1960-е годы.
Медики учатся, например, таким принципам обращения с больным:
— даже проводя манипуляцию больному без сознания, комментировать свои действия (“сейчас мне нужно ощупать ваш живот»), и тем более спрашивать разрешения на манипуляции у тех, кто в сознании.
— никогда не обращаться к пациенту фамильярно, «милый», «дорогуша», а только уважительно, на «вы», по имени или имени-отчеству.
— стучаться в дверь прежде, чем войти в палату, причем это правило актуально для любого персонала больницы, от уборщицы до главврача.
— оставлять у пациента оголенными только те части тела, к которым нужен доступ.
— при обходе и разговоре с пациентом не отвлекаться на мессенджеры, звонки, на других больных и их истории болезни.
В российских медицинских вузах коммуникацию преподают очень ограничено, поэтому врач или медсестра, заинтересованные в проблеме, вынуждены наверстывать нужные знания сами — в школах и на курсах по медицинской коммуникации. «В медвузах преподают деонтологию и психологию, но это теория. Когда врач начинает практиковать, он не понимает, как приложить эту теорию на деле, — объясняет Максим Котов, хирург-онколог, преподаватель в школе медицинской коммуникации. — Обучение в школах медицинской коммуникации — это практика: симулированный пациент, балинтовские группы, где обсуждаются реальные клинические случаи».
Даже один энергичный врач может изменить многое: «К нам в центр паллиативной помощи (Московский многопрофильный центр паллиативной помощи ДЗМ — Ред.) приходили на учебу реаниматологи из других больниц, где открывались паллиативные отделения, — вспоминает Варвара Брусницына. — Одна врач-реаниматолог потом добилась, чтоб в их отделении интенсивной терапии появился душ для пациентов. Она обосновала необходимость этого, под душ выделили небольшое помещение, закупили специальную кровать, в которой можно мыть лежачих пациентов: она резиновая, с бортами, и устроена так, что вода стекает через отверстие. Я думаю, многое можно поменять уже сейчас, хотя порой это долгая борьба».
Пациентам: Как устроена реанимация?
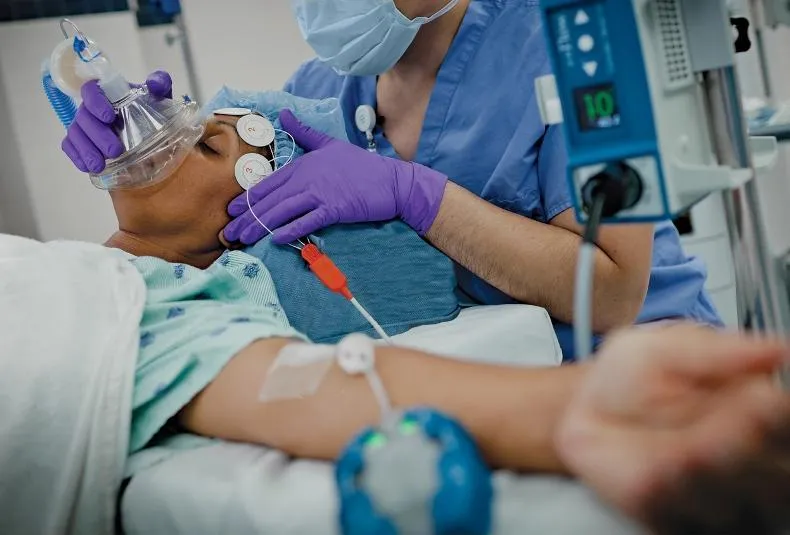
Люди, чьи близкие люди оказывались в реанимации, знают, как тяжело находиться “по ту сторону” и ждать новостей. Минуты кажутся вечностью, а с нервами сложно совладать. Вопрос о том, нужно ли разрешить родственникам посещать реанимационные отделения, давно стоит остро.
Единого мнения нет: некоторые считают, что присутствие родных пойдёт на пользу больному, другие же считают, что больными в тяжёлом состоянии должны заниматься исключительно врачи. Чувствам здесь не место. В ходе одной из прямых линий с Президентом вопрос о посещении реанимационных отделений прозвучал на всю страну. Позже дискуссию продолжили и развили в СМИ и соц.сетях.
Далеко не все участники обсуждения сумели сдержать чувства. Невольными противниками в этом вопросе становятся родственники и врачи. Родственники настаивают на том, что медицинское учреждение должно обеспечить их беспрепятственный проход в реанимационное отделение, причём в любое время.
Люди готовы буквально поселиться в палате, чтобы постоянно находиться у постели больного и самостоятельно контролировать ход лечения. Естественно, присутствие посторонних вызывает недовольство медицинского персонала. Медики считают, что навязчивая забота только мешает лечению, а постоянные вопросы со стороны родственников отнимают драгоценное время врачей. Прежде чем вставать на ту или иную сторону, давайте вспомним, как устроено отделение реанимации и интенсивной терапии.
Устройство реанимационного отделения
В западных фильмах нередко можно увидеть сюжет, когда больной попадает в отделение реанимационной терапии, ему оказывают помощь, а затем оставляют в комфортной одиночной палате. Это не выдумка режиссёров, но и не обычная практика. Реанимационное отделение обычно включает в себя две палаты, в каждой из которых одновременно могут находиться до 6 человек.
Такое количество утверждено соответствующим приказом Министерства здравоохранения. При каждой палате реанимации работает круглосуточный пост врача, поскольку помощь человеку может срочно понадобиться в любое время дня и ночи. Это не только российские реалии, подобная схема работает и в других странах.
Самых тяжёлых больных стараются собрать в одной палате, чтобы обеспечить постоянное наблюдение за их состоянием. Считается, что даже самое современное медицинское оборудование не обеспечит контроль за состоянием больного лучше, чем личное присутствие врача.
Кроме того, дежурный врач, который находится рядом с больным, сможет в случае необходимости незамедлительно оказать ему помощь. Не все знают, но в реанимационном отделении нет разделения пациентов по полу и возрасту. В одной палате могут оказаться мужчины, женщины и дети.
Иногда некоторое зонирование врачи могут организовать при помощи специальных ширм, но это всё равно не отдельная палата, поэтому если к одному пациенту придут посетители, то остальные вынуждены будут с этим мириться. Согласитесь, нахождение в палате чужих незнакомых людей может доставлять дискомфорт. Вспомним и ещё об одной особенности реанимационного отделения.
Туда попадают люди в тяжёлом состоянии, пациенты могут находиться без сознания или не контролировать себя. Они не могут сами себя обслуживать, поэтому вся “грязная” работа достаётся медицинскому персоналу. Показывать “изнанку” процесса родственникам тоже не стоит.
Людям приятнее видеть, что их родной человек получает весь необходимый уход, начиная с подключения ко всем необходимым системам жизнеобеспечения, заканчивая соблюдением личной гигиены. Это важный вопрос, но он не требует длительного и регулярного нахождения в палате. Существуют правила, которым подчиняется медицинский персонал, вопрос посещения пациентов родственниками тоже регламентирован, но в правилах бывают исключения. Врачи стараются налаживать коммуникацию с родственниками больных, но нужно с пониманием относиться к ситуациям, когда посетителей могут попросить срочно покинуть реанимационный зал. Главное для врачей — состояние больного, если ему стало хуже и требуются реанимационные мероприятия, то становится не до церемоний.
Учитывается ли мнение пациента?
Казалось бы, если врачи ставят во главу угла здоровье пациента, то они должны обеспечивать ему не только физический, но и моральный комфорт, поэтому вопрос о посещении родственников должен решаться совместно с больным. Это не совсем так.
Если больной находится в сознании и может высказать свои пожелания насчёт визитов, его мнение будет учтено, если не будет выявлено противопоказаний. Кстати, далеко не все больные хотят, чтобы в ним приходили родственники и друзья. Некоторые, наоборот, стараются избегать подобных встреч, чтобы их близкие меньше переживали.
Часто так поступают люди, которые в результате несчастных случаев получили увечья. В этом случае врачи извиняются перед родственниками и обсуждают дальнейшие возможности посещения индивидуально. Сотрудникам реанимационных отделений важно развивать коммуникативные навыки, как бы странно это не звучало.
Им приходится общаться с родственниками пациентов и сообщать им новости, как хорошие, так и плохие. Нужно понимать, что родственники пациентов тоже находятся в состоянии стресса, кроме того, они в большинстве своём не имеют медицинского образования и не владеют необходимой терминологией.
Гораздо лучше, если медики общаются с посетителями “на их языке”, доступно и спокойно поясняя истинное положение дел. Иногда состояние больного может быть не таким тяжёлым, как кажется на первый взгляд. Хотя сообщать плохие новости родственникам тоже приходится врачам, и это отдельная тема.
В реанимацию попадают пациенты в тяжёлом состоянии, спасти, к сожалению, удаётся не всех. Задача врача заключается в том, чтобы сообщить родственникам новость максимально аккуратно, чтобы не причинить дополнительной боли. С этой точки зрения врач должен быть и хорошим психологом. Нельзя забывать, что врачи должны быть не только профессиональными специалистами, но и людьми с большим сердцем. Они должны ценить жизнь других людей и уметь им сопереживать, потому что иногда простое человеческое участие гораздо важнее правил и регламентов.
Источник: endoexpert.ru