Молнии в глазах – это зрительные эффекты, которые возникают в глазном яблоке или в нервной системе в результате стимуляции сетчатки, зрительного нерва или структур центральной зрительной системы другими раздражителями, кроме света.
Виды и причины возникновения
Наиболее частые молнии в глазах – это фотопсии. Они возникают в результате механического воздействия стекловидного тела на сетчатку. Стекловидное тело представляет собой гелеобразное вещество, которое заполняет внутреннюю часть глазного яблока и разжижается в результате старения. При этом в нем образуются как плотные, так и тонкие участки, заполненные жидкостью.
Постепенно усиливающиеся дегенеративные процессы также уменьшают объем стекловидное тело и обеспечивают его отрыв от сетчатки. Когда стекловидное тело взаимодействует с сетчаткой, создается зрительный эффект, напоминающий молнию.
Если сетчатка рвется и отслаивается, это проявляется внезапным появлением темных плавающих точек в поле зрения (например когда происходит разрыв сетчатки по сосуду) или темной пелены, приводящей к полной слепоте (когда отслоение покрывает макулу).
Другой тип молний, вспышек – это фосфены (энтоптические явления), вызванные механическим давлением на глазное яблоко, быстрыми движениями глаз (фосфены Флика) или другими причинами. Иногда они являются следствием патологических изменений:
- нарушение кровообращения, например в затылочной доли головного мозга;
- сбой в шейном отделе позвоночника с нарушением кровотока в магистральных сосудах головы и шеи.
Также молнии могут быть вызваны побочными эффектами некоторых лекарств, электромагнитными полями, психоактивными веществами и гипервентиляцией легких.
Молнии в глазах также могут сопровождать мигренозные головные боли со зрительной аурой или мигрени без головной боли. Тогда их форма напоминает зигзагообразные очертания, которые могут расширяться и перемещаться в поле зрения.
Вспышки молний также возникают после операции по удалению катаракты – молнии в глазу являются следствием физиологического (нормального) отслоения стекловидного тела от сетчатки.
Независимо от вышеуказанных причин ишемия (снижение кровотока) сетчатки является причиной молний и неправильного формирования изображения в глазу. Нервные клетки сетчатки очень чувствительны, поэтому даже небольшая ишемия может вызвать мерцающие пятна перед глазами даже при закрытых веках, поскольку они не связаны с наличием или отсутствием света.
Наиболее частыми причинами временной ишемии являются:
- нарушение ортостатического давления, чаще всего вызванное быстрой сменой положения, например, из положения лежа в положение стоя;
- низкое кровяное давление;
- высокая кровопотеря за короткое время;
- анафилактический шок.
Симптомы и диагностика
Пациенты описывают молнии глаз как «зигзаги», напоминающие вспышки во время грозы или бесформенные «мигалки», а также как светящиеся «вертушки». У больных мигренью они принимают зигзагообразную форму. Вспышки более отчетливо видны при слабом освещении. Также могут быть следующие признаки:
- темные точки, пятна, линии, которые появляются или постоянно присутствуют перед глазами;
- мерцающий свет;
- сосудистые звездочки.
Повторяющиеся молнии в глазах следует диагностировать немедленно, особенно если они сопровождаются симптомами:
- потеря остроты зрения;
- слепота в центре поля зрения, справа или слева
- выпадение поля зрения по типу «шторки».
Появление молний в глазу должно побудить к обследованию глазного дна с расширенными зрачками (офтальмоскопия) для выявления потенциальных причин. Полезно провести анализы с помощью щелевой лампы, ультразвуковое исследование, осмотреть макулу, в ряде случаев провести оптическую когерентную томографию сетчатки. Врач ставит диагноз на основании опроса пациента и клинического обследования.
Если результаты анализов вызывают сомнения, офтальмолог может направить на дополнительную диагностику, например, томографическое исследование головного мозга, ультразвуковое исследование сосудов головы и шеи, и при точном определении причин явления применяет соответствующее лечение.
Методы лечения
Молнии в глазах и плавающие помутнения обычно не вредны для здоровья в целом и не требуют лечения. Многие симптомы возникают при нормальном отхождении стекловидного тела от сетчатки.
Лекарств от молний на самом деле не существует, вы можете только устранить их причины, например, когда они возникают на фоне нарушения нервной системы. Обычно они связаны с физиологическими изменениями стареющего глазного яблока или с внешними факторами механического характера. Тогда они не требуют вмешательства специалиста. Ситуация усложняется, когда они становятся надоедливыми, появляются часто, затрудняя такие действия, как чтение, работа за компьютером.
Фотопсии при задней отслойке стекловидного тела сами по себе не требуют лечения, поскольку отражают естественный процесс старения организма. Лечение может быть начато, если инструментально подтверждено, что в сетчатке появились разрывы. Тогда требуется экстренная отграничительная лазеркоагуляция сетчатки. Фосфены вообще не лечат. Это физиологическое явление.
Если, с другой стороны, они являются симптомом других заболеваний (например, нарушения кровоснабжения, инфаркта затылочной доли или недостаточности позвоночно-базальной системы), необходимо лечить лежащие в основе заболевания. Иллюзии, сопровождающие мигрень, рассматриваются как головные боли при мигрени.
Как только стекловидное тело полностью отделено от сетчатки, фотопсия полностью прекращается. Если молнии в глазах были вызваны нарушениями сетчатки, ее состояние следует периодически проверять (обычно рекомендации по проверке сетчатки 1-3 раза в год в зависимости от ее состояния).
Источник: www.sfe.ru
Нарушение периферического зрения
Периферическое зрение является важной частью здоровья и комфортной жизнедеятельности человека. Оно обеспечивается нервными клетками сетчатки, находящимися на всей поверхности. Такие нервные клетки часто называют палочками, которые отличаются обеспечением меньшей четкости в сравнении с колбочками, находящимися в районе центра сетчатки.
Главная функция периферического зрения – ориентировка в пространстве, особенно во время темноты. Часто нарушения «бокового» зрения вызываются повреждением сетчатки, а также отростков нервных клеток. Второй случай встречается заметно чаще в практике медиков.
Виды нарушения периферического зрения
Нормальное зрение у человека предусматривает возможность видеть в широком диапазоне яркости, а также в пространстве без поворота головы. Чаще всего нарушения периферического зрения связаны с появлением участков, которые не функционируют. Изначально они даже не видны человеку – самым близким по сути описанием является то, что они выглядят как темные пятна.
Со временем такие области увеличиваются, занимая между 25 и 50% всего поля зрения в одном или обоих глазах. В результате зрение человека становится «тоннельным». Все объекты различимы только на ограниченной площади.
Выпадение отдельных участков зрительного поля называется также геминопсией. Она чаще всего встречается на обоих глазах, что говорит о причинах, перечисленных далее. При наличии проблем только в одном глазу можно говорить о повреждении зрительного нерва.
Причины возникновения проблем с периферическим зрением
Чаще всего боковое зрение страдает из-за следующих факторов:
- прямые повреждения сетчатки. Объем последствий может различаться в каждом случае. Это могут не только удары или попадание мусора и других раздражителей из внешней среды. Повреждения провоцируются часто изнутри – заболевания сосудов особенно выделяются в подобных ситуациях. Чаще всего причиной повреждения сетчатой оболочки становится нарушение кровообращения в центральной артерии и ветвях. Также ухудшение зрения связано с аналогичными процессами в центральной вене сетчатки. Одним из последствий является отслоение сетчатки и ретиношизис. Все сопровождается воспалениями, дистрофией и дегенерацией, что в конце приводит к полному разрушению нервных клеток сетчатой оболочки. Из-за этого периферическое зрение нарушается;
- нарушения кровообращения, возникающие из-за травм, опухолей или воспалений. В этом случае повреждается зрительный нерв;
- повышение давление внутри черепа, приводящее к повреждениям зрительного нерва одного или двух глаз;
- глаукома. Данный недуг также характеризуется повышением давления внутри глаз. Оно приводит к повреждениям зрительного нерва, что наблюдается в виде ухудшения резкости изображения на периферии. Когда глаукома прогрессирует, видимые границы зрения постепенно сужаются. При этом вернуть нормальное зрение без хирургического вмешательства не получится. В противном случае ухудшается не только периферическое, но и центральное зрение, доводя до полной утраты зрения;
- повреждения головного мозга, возникающие вследствие нарушения кровообращения, травм или онкологии.
Таким образом, проблемы со зрением могут возникнуть из-за черепно-мозговой травмы, неудачного падения или нездорового образа жизни. В последнем случае играть роль в ухудшении зрения может излишек сладкой и жирной пищи. Иногда ухудшение изображения может проявляться и в других ситуациях, не связанных с ухудшением состояния организма. Это может быть связано с перегревом на солнце в жаркую погоду. Не следует путать подобные случаи с ослаблением бокового зрения.

Диагностика и лечение нарушения периферического зрения
Во множестве случаев периферическое зрение ухудшается из-за нарушений в работе головного мозга, но большинство ситуаций – проблемы с глазами или зрительными нервами. Обнаружить причину возникновения слепых пятен специалисты способны по форме и расположению:
- около центрального участка глаза – окружение в виде кольца указывает на пигментную дистрофию сетчатки;
- нахождение слепого пятна на краях видимой области говорит о проблемах с сосудистой оболочкой;
- возникновение непосредственно в зрительном нерве или около него указывает на сложности с самим зрительным нервом или о заболевании макулы.
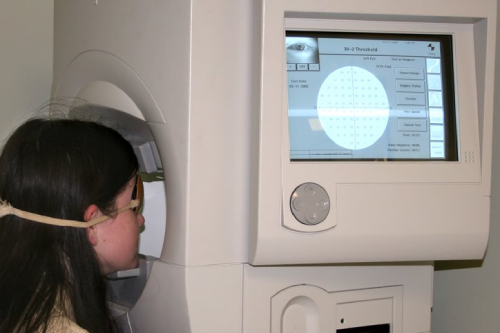
Диагностика проходит с использованием специального оборудования, способного уловить проблемные участки на глазах. Обследуемый также должен закрывать поочередно каждый глаз, а специалист будет перемещать предмет (например, ручку) от периферии до центра. Задача этого метода – установление того, когда пациент заметит перемещаемую вещь.
Более точный вариант обследования – периметрия, предусматривающая кинетический метод (пациент должен смотреть в одну точку на приборе, а потом он должен заметить возникновение светлого пятна на периферии). Статистическая периметрия является альтернативой, использующей компьютерные модели. В этом случае периферическое зрение определяется путем реагирования на появление огней. Отличия в яркости стимулирующих огней вместе с компьютерной обработкой помогут правильно установить причины заболевания глаз и подобрать способ лечения.
Чтобы исключить необходимость привлечения хирургов, можно воспользоваться глазными каплями, которые подходят для лечения глаукомы на ранних этапах. Лечебное средство стабилизирует внутриглазное давление с целью исключения более серьезных последствий. Главное – не заниматься самолечением и рассчитывать на то, что все само пройдет.
Если проблемы со зрением наблюдаются головными болями, есть повод обратиться к врачу (и не одному). Также обратите внимание на то, как просто или сложно перемещаться в темноте – например, после выключения света дома ночью. Предусмотрительность с вашей стороны исключит лишние затраты на лечение и потерю возможности видеть.
Источник: oculus48.ru
Глазная мигрень

Глазная мигрень – мигрень с аурой в виде переходящих зрительных нарушений, которые могут возникать на фоне головной боли или при ее отсутствии. Клинически проявляется ощущением мерцания, выпадением участков поля зрения, появлением фосфенов, фотопсий и сцинтиллирующих скотом. Диагностика основывается на данных анамнеза, объективного осмотра, офтальмоскопии, периметрии, МРТ и ангиографии сосудов головного мозга. Симптоматическое лечение заключается в назначении анальгетиков и НПВС, проведении периостальных и внутрикостных блокад в триггерных точках. Профилактическая терапия в межприступный период включает в себя назначение ноотропов, миорелаксантов и антидепрессантов.

- Причины
- Симптомы глазной мигрени
- Диагностика
- Лечение глазной мигрени
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Глазная мигрень, или мерцательная скотома – заболевание, проявляющееся выпадением изображения в определенных участках поля зрения и специфической зрительной аурой при отсутствии органических изменений глаз. Первые описания глазной мигрени были представлены Хьюбертом Эйри в ХІХ веке.
Болезнь чаще развивается в молодом возрасте на фоне лабильности вегетативной нервной системы. Мерцательная скотома более широко распространена среди представительниц женского пола и людей, чья работа связана с длительной зрительной нагрузкой. Для заболевания характерна генетическая предрасположенность. Наблюдается тенденция к спонтанной кратковременной ремиссии. Развитие осложнений не характерно, на высоте приступов возможна потеря зрения.

Глазная мигрень
Причины
В основе глазной мигрени лежит неврологическая дисфункция, обусловленная нарушением работы зрительного анализатора. Главным этиологическим фактором ретинальной формы заболевания является регионарное снижение тонуса задней мозговой артерии, приводящее к временной ишемии сетчатки. Офтальмоплегическая мигрень возникает при сдавливании ІІІ пары черепных нервов расширенным венозным кавернозным синусом или сонной артерией. Отмечается наследственная склонность к развитию глазной мигрени, механизм наследования не установлен.
Приступообразный характер заболевания связан с вазомоторной дисфункцией. Появлению приступов способствуют нарушение режима сна и бодрствования, смена климатического пояса, эмоциональное перенапряжение, гормональный дисбаланс, продолжительная гипоксия или пребывание в помещении с мерцающим источником света. Специфическими предикторами являются аномалии строения сосудов головного мозга (артериальные аневризмы и мальформации), приводящие к нарушению кровоснабжения таламуса и затылочной области. В пубертатном периоде клинические проявления данной патологии связывают с повышенными нагрузками на нервную систему, высоким темпом роста и развития организма.
Симптомы глазной мигрени
Для ретинальной формы заболевания характерны центральные или парацентральные скотомы разного размера и конфигурации, а также выпадение определенных участков поля зрения. Наблюдается тенденция к объединению дефектов зрительного поля с последующим тотальным снижением остроты зрения. Специфический симптом – появление фосфенов в периферических отделах слепой области.
Мерцание перед глазами свидетельствует о временной ишемии сосудов сетчатки, после которой развивает головная боль в лобной доле с переходом на глазницу. Характер болевого синдрома пульсирующий. Боль появляется с противоположной стороны по отношению к зоне недостаточного кровообращения.
Ретинальная мигрень в среднем длится от 30 минут до 2 часов, продолжительность зрительной ауры составляет 10-20 минут. На высоте приступа возможно развитие тошноты с последующей рвотой, субъективное ощущение повышения ВГД и увеличение чувствительности к внешним раздражителям. Все функции зрения восстанавливаются в течение 1 часа.
Специфическими проявлениями офтальмоплегической мигрени (болезни Мебиуса) являются временный птоз верхнего века, анизокория и мидриаз. Возможно развитие экзотропии паралитического генеза. При движении глазных яблок возникает диплопия. Данная форма заболевания чаще диагностируется у детей. Приступы могут продолжаться в течение 1-2 и более недель.
Кроме того, зрительные симптомы также могут возникать при ассоциированной базилярной мигрени. Характерными особенностями патологии являются двухстороннее поражение и офтальмопарез, сочетающиеся с клинической картиной поражения ствола мозга.
Зрительная аура при мигрени с аурой представлена фотопсиями и сцинтиллирующими скотомами, склонными к прогрессированию вплоть до гомонимной гемианопсии. Пациенты описывают ауру как появление зигзагов, вспышек молнии или искр. Зрительный край элементов мерцающий, спиралевидный.
Первыми симптомами патологии являются небольшие пятна с парацентральной локализацией, которые в дальнейшем распространяются в периферические отделы поля зрения. Участки сверкания сменяются выпадением частей зрительного поля. Зрительные нарушения развиваются на протяжении 4 минут и полностью нивелируются в течение 1 часа.
Непосредственно перед приступом возможен период мнимого благополучия, средняя продолжительность которого составляет около 60 минут. Тяжелое течение заболевания может приводить к офтальмологическим галлюцинаторным расстройствам, парестезиям рук, лица или языка. Для данной формы характерна диффузная депрессия коры в сочетании с местной олигемией.
Зрительные нарушения при базилярной мигрени чаще возникают в пубертатном периоде. Клинически заболевание проявляется вспышками яркого света, которые приводят к развитию временной слепоты и сопровождаются вегетативными расстройствами. Для девочек более характерны фоно- и фотофобии.
В детском возрасте возможно возникновение «синдрома Алисы», при котором появляется зрительная аура в виде офтальмологических иллюзий. Пациенты отмечают удлинение, укорочение или изменение цвета предметов. Вегетативная, или «паническая», мигрень характеризуется слезотечением и потемнением перед глазами. В большинстве случаев симптомам предшествует зрительная аура.
Диагностика
Для постановки диагноза «глазная мигрень» используют данные анамнеза, осмотра передних отделов глаз, оценки объема движений и реакции зрачков. В число инструментальных диагностических методик входят офтальмоскопия, периметрия, МРТ головного мозга и ангиография. Перечисленные исследования малоинформативны, но их проведение необходимо для исключения органической патологии органа зрения и установления этиологии заболевания.
При опросе пациентов с глазной мигренью нередко удается выявить наследственную предрасположенность, связь с определенными триггерами и повторяющиеся приступы в анамнезе. При осмотре могут наблюдаться гиперемия конъюнктивы, расширение зрачков и анизокория. В ряде случаев объем движений глаз несколько ограничен, проявления нистагма не характерны.
Разница в диаметре зрачков более 0,9 мм говорит о патологической анизокории. Реакция на свет зачастую вялая. Проводить исследование в период мигренозной атаки не рекомендуется из-за возможного усиления клинических проявлений.
Методом офтальмоскопии на высоте приступа определяется спазм артерий сетчатки, который в последующем сменяется расширением вен глазного дна. Данные периметрии указывают на сужение полей зрения на стороне поражения.
МРТ головного мозга и ангиография позволяют выявить аномалии задней мозговой артерии (аневризму, мальформацию, патологическое ветвление) и ишемию коры в зоне ее кровоснабжения. В продромальном периоде возможен отек головного мозга. Длительное течение заболевания может привести к образованию небольших участков инфаркта и атрофии вещества мозга, расширению желудочков и субарахноидального пространства. Установить форму мигрени можно только на основании специфических клинических проявлений при наличии 5 и более приступов в анамнезе. Дифференциальная диагностика офтальмоплегической мигрени проводится с неполной формой синдрома верхней глазничной щели.
Лечение глазной мигрени
Тактика лечения глазной мигрени заключается в купировании приступов и мигренозного статуса. Терапия проводится как в острый, так и в межприступный периоды. Купировать острую головную боль рекомендуется при помощи анальгетиков и нестероидных противовоспалительных средств (НПВС). Инъекции аспирина целесообразны не позже чем через 2 часа с момента развития первых проявлений.
Таблетированные формы (парацетамол, индометацин) показаны при легком течении заболевания. Комбинированные анальгетики рекомендовано принимать при тяжелых приступах. При мигренозном статусе следует немедленно госпитализировать пациента для проведения интенсивной терапии.
Необходимо ввести системные глюкокортикостероиды (преднизолон) и начать дегидратационную терапию мочегонными средствами (маннит). Показано введение нейролептиков и метоклопрамида. Высокоэффективным методом ликвидации болевого синдрома является проведение периостальных и внутрикостных блокад в триггерных точках.
Лечение в межприступный период показано при развитии более 2 атак глазной мигрени на протяжении одного месяца и низкой эффективности консервативной терапии. Медикаментозную терапию следует подбирать индивидуально с учетом провоцирующих факторов заболевания. Наиболее распространено назначение ноотропов (пирацетам), миорелаксантов (толперизона гидрохлорид), антидепрессантов (флуоксетин). Необходимо обратить внимание пациентов на необходимость регулярного приема базисных препаратов при заболеваниях сердечно-сосудистой (гипертоническая болезнь) и дыхательной системы (бронхиальная астма, ХОБЛ).
Прогноз и профилактика
Источник: www.krasotaimedicina.ru